Úspěch vinohradského kardiocentra: Má nejnižší úmrtnost na kardiochirurgické výkony a nově i jedinečný přístroj
Výběr redakce
Úmrtnost na akutní infarkt myokardu po přijetí do nemocnice díky pokrokům v současné medicíně v posledních pětadvaceti letech výrazně poklesla ze zhruba dvaceti procent na dnešních pět až šest procent. Úmrtnost na kardiochirurgické výkony se v Česku pohybuje kolem dvou, někdy dvou a půl procent, v ČR je však pracoviště, které má úmrtnost jen jedno procento. Jde o kardiocentrum Fakultní nemocnice Královské Vinohrady. To nyní navíc zakoupilo přístroj, který kombinuje v?

Kardiovaskulární onemocnění v čele s ischemickou chorobou srdeční (kam patří i infarkty) jsou podle České kardiologické společnosti stále zodpovědné za polovinu všech úmrtí ve vyspělých zemích a představují tak významný socioekonomický problém. U infarktu myokardu ale vždy hraje velmi důležitou roli čas, než se pacient dostane k lékařskému ošetření. Krev totiž po náhlém uzávěru tepny nemůže okysličovat část srdečního svalu a pokud to trvá více než dvacet minut, srdeční buňky začínají odumírat. Předpokládá se, že až třicet procent pacientů se srdečním infarktem zemře. K drtivé většině úmrtí přitom dojde ještě před příjezdem záchranné služby.
Čas je významnou veličinou i při cévní mozkové příhodě. Mozková mrtvice v Česku postihne asi 30 až 40 tisíc lidí ročně, prodělá ji tak jeden ze čtyř mužů a jedna z pěti žen žijících do 85 let.
„Když budeme mluvit o úmrtnosti v celé populaci, tak nejvíc pacientů umírá na infarkt a mozkovou mrtvici. Počty infarktů a mozkových mrtvic jsou v celé republice zhruba stejné, pohybují se okolo třiceti tisíc případů ročně. Úmrtnost nemocniční, tedy když se pacient dostane do nemocnice, pak v případě infarktu v posledních patnácti letech klesla dramaticky - z nějakých dvaceti procent na dnešních pět procent,“ řekl v této souvislosti přednosta III. Interní-kardiologické kliniky a vedoucí lékař Kardiocentra FNKV prof. Petr Widimský.
V případě mozkových mrtvic se zlepšení v oblasti úmrtnosti podle něj projevilo až teprve v posledních pěti letech, takže také došlo k postupnému snížení počtu mrtvých. Jeden z pěti pacientů s mozkovou mrtvicí (iktus) nepřežije, v roce 2003 to byl ještě jeden ze tří. Případů ubývá přibližně o jeden tisíc za rok, předloni jich bylo 29 890. Vyplývá to z údajů Ústavu zdravotnických informací a statistiky (ÚZIS). Tady je však důležitější jiný element, než prostý fakt „žije – nežije“.
Do hodiny dokáží zachránit až 80 procent
„Z počtu pacientů, kteří prodělali velkou mozkovou mrtvici, zůstane ještě stále mnoho ochrnutých, takže poté nemají vůbec žádnou kvalitu života, nebo jsou ochrnuti napůl těla a po zbytek života leží v posteli. Tady se proto počítá počet lidí, kteří se vrátí do normálního života, tedy přežijí bez ochrnutí. Do normálního života se ještě před deseti lety vracela jen méně než jedna třetina pacientů a dnes, díky moderní léčbě, se vrací do normálního života téměř dvě třetiny. Moc ale záleží na tom, kdy pacient přijde. Když přijde za hodinu od začátku projevu mozkové mrtvice, tak jich dokážeme vrátit do normálního života třeba osmdesát procent. Když ale přijde za šest hodin od začátku, tak pak třeba jen čtyřicet procent. Čím později přijde, tak pak tím je menší šance na návrat, protože mozek odumírá poměrně rychle. Záleží na tom, kdy se otevře mozková céva a v tu chvíli se zastaví postup mozkové mrtvice,“ zdůraznil v této souvislosti Widimský.
Proto je i při podezření na cévní mozkovou příhodu třeba okamžitě volat záchrannou službu. Česká republika má ale dobře propracovanou síť center vysoce specializované cerebrovaskulární péče, je jich 14 a jsou buď umístěna ve velkých fakultních nebo krajských nemocnicích, a pak má 31 center vysoce specializované péče o pacienty s iktem. Česko má navíc i hustou a propracovanou síť kardiovaskulárních center, kterých je celkem 22 a je tak v záchytu intervenčně léčených infarktů v Evropské unii dokonce na prvním místě.
Čtěte také

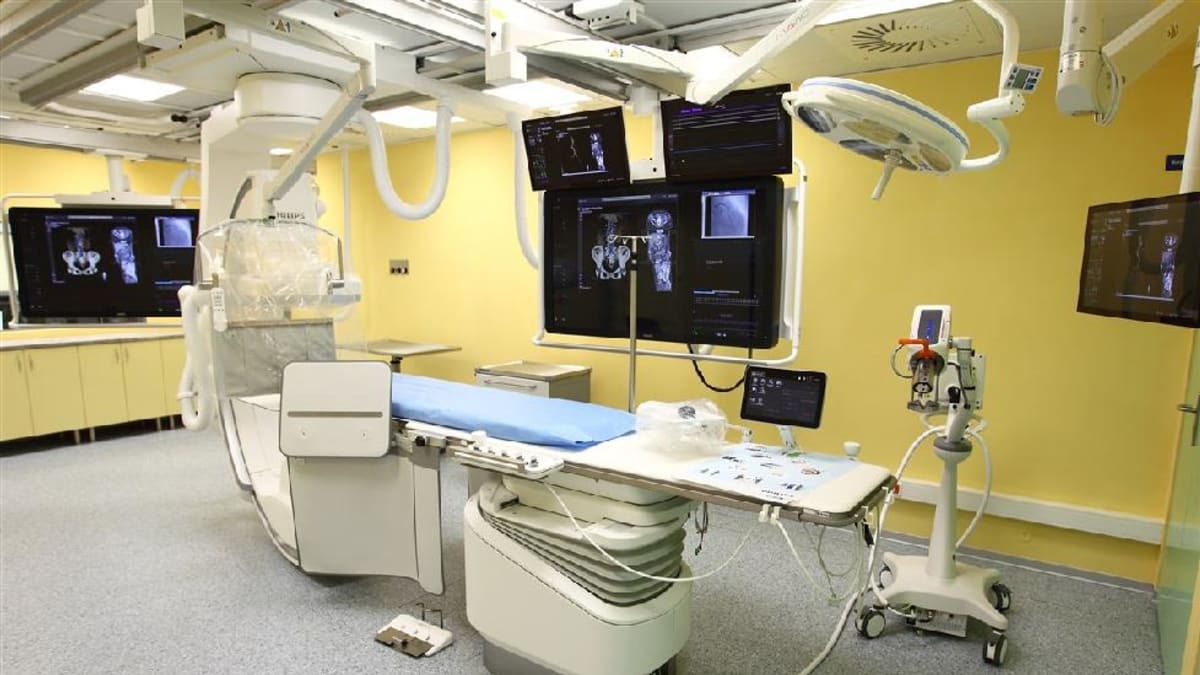
Fakultní nemocnice Královské Vinohrady (FNKV) nyní v rámci modernizace své divize intervenční kardiologie zakoupila přístroj, který kombinuje výsledky několika vyšetřovacích metod. Přístroj se nachází přímo na operačním sále a může tak zrychlit zprůchodnění tepny v mozku po mrtvici o dvacet až třicet minut. Sál podle Widimského integruje několik přístrojů: angiograf, který zobrazuje rentgenový snímek operovaného, může být v přístroji doplněný o dřívější obrázky z CT a ultrazvuku a do budoucna také z magnetické rezonance. Lékaři proto přesně vidí, kde v mozku jsou krevní sraženiny, které je třeba odstranit.
Podobně mohou lékaři také lépe umístit náhrady srdeční chlopně nebo stenty, kterými se po infarktu zprůchodňují ucpané cévy. Podle kardiologa a vedoucího lékaře divize intervenční kardiologie FNKV Petra Touška se díky nejmodernějšímu integrovanému přístroji předpokládá zásadní zrychlení a zefektivnění léčby, rychlejší a jednodušší péče, kratší operace a rekonvalescence s dřívějším propuštěním pacienta z nemocnice.
Zjednoduší to i léčbu pacientů s chlopenními vadami
„Výrazně to zjednoduší celou vyšetřovací metodu, zrychlí to léčebné postupy u pacientů s cévní mozkovou příhodou, protože díky tomu, že tento přístroj dokáže provést jednoduché CT vyšetření a vyloučit například krvácení do mozku, tak pak můžeme u pacientů, kteří toto krvácení nemají, ale mají postižení ischemické, ucpání cév v mozku, rovnou provést intervenci (operační zásah). Současně to zjednoduší i léčbu pacientů s chlopenními vadami, protože integrace jednotlivých zobrazovacích vyšetření nám pomůže lépe se orientovat při katetrizační implantaci srdeční chlopně, což je pro pacienta daleko bezpečnější a pro nás jednodušší,“ vysvětlil Toušek s tím, že celý systém tak nese nižší náklady pro veřejné zdravotní pojištění a umožní i léčit větší počet pacientů za stejných nákladů. Péče o výše uvedené nemocné totiž stojí asi 40 miliard korun ročně.
Jedinečný přístroj sice stál 25 milionů korun, ale peníze na jeho pořízení získala nemocnice, která se věnuje i vzdělávání mediků, ze strukturálních fondů EU prostřednictvím ministerstva školství.
„Celý tento projekt se nazývá Intervenční léčba život ohrožujících kardiovaskulárních onemocnění a propojuje aplikační výzkum s klinickou a akademickou medicínou. Má tři výzkumné části - akutní léčbu mozkových mrtvic, operace vad srdečních chlopní a akutní infarkty myokardu,“ doplnil Toušek.
„Je dobře, když se medicína posouvá, potřebujeme rozvíjet nemocnice a vytvářet prostředí, které bude odpovídat medicíně 21. století. Je to potřeba nejen pro lékaře a zdravotnický personál, ale hlavně pro pacienty. Takto je sál intervenční kardiologie koncipovaný poprvé v ČR, inspiraci prý zdejší lékaři čerpali z Barcelony,“ řekl při slavnostním otevření sálu ministr zdravotnictví Adam Vojtěch.
Olga Böhmová











